RESUMEN
La fibrilación auricular (FA) es una arritmia cardiaca con mucha prevalencia en la sociedad actual. Uno de los procedimientos utilizados es la ablación cardiaca, pudiendo ser mediante catéter o cirugía.
El objetivo de la revisión es investigar la nueva evidencia sobre las indicaciones y factores de riesgo de la ablación, las recomendaciones sobre el uso de anticoagulantes orales durante todo el proceso, y evaluar si con las tecnologías y herramientas actuales la ablación es el procedimiento de elección para tratar esta patología cardiaca.
![fibrilacion auricular]()
Para el estudio de investigación se han utilizado bases de datos como, Elsevier, PubMed, y Scielo, además del buscador Google Scholar.
El desarrollo en la técnica de aislamiento de las venas pulmonares en la ablación por catéter con calor mediante radiofrecuencia, y más reciente con frío mediante la crioablación, además de la existencia de nuevas herramientas y técnicas, cómo la navegación remota y el mapeo anatómico 3D, permiten que la ablación cardiaca sea una alternativa real y segura a los Anticoagulantes a largo plazo, y vaya en camino firme de convertirse en el tratamiento de elección en la FA.
Por ello, dicha información es importante que esté en conocimiento de todos los profesionales que atienden a un paciente que va a ser sometido a un procedimiento de ablación cardiaca, ya que, de esa manera se podrá proporcionar la mejor atención, tratamiento y cuidados de calidad debido a la gran base de conocimientos científicos que los sustentan.
INTRODUCCIÓN
La fibrilación auricular (FA) es una arritmia cardiaca con mucha prevalencia en la sociedad actual, llegando incluso al 1% de la población. En España, los pacientes que presentaban valvulopatía mitral el porcentaje de FA se acercan al 60% (1).
Por otro lado, es mucho más frecuente en hombres que en mujeres, y en personas de raza negra que en otras razas. Debido al aumento de la esperanza de vida a partir del año 2050 el porcentaje de prevalencia de la FA será el doble del actual (2).
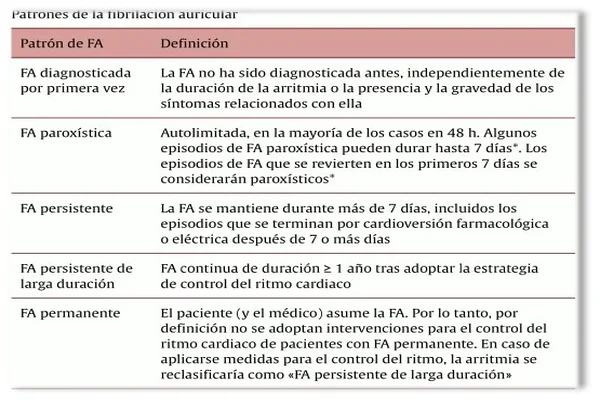
La FA se puede definir cómo la alteración del mecanismo eléctrico sinusal, dando lugar a un funcionamiento rápido y caótico de las aurículas, lo que suele dar lugar a una actividad irregular ventricular, pudiendo provocar la formación de tromboembolismos. En las lecturas de Electrocardiograma (ECG) no aparecen ondas P, en su lugar aparecen ondas F irregulares tanto en su amplitud como en su frecuencia (3).
Los pacientes que presentan FA, con el paso del tiempo, presentan episodios mucho más largos y recurrentes, dando lugar a una FA persistente (4).
![Ablación como tratamiento de la fibrilación auricular]()
Figura 1. Revista Española de Cardiología Enero de 2017 70(1):50. e1-50. e84
Es un tratamiento para la FA que consiste en eliminar el tejido arritmogénico y restaurar el ritmo sinusal (7). Se utiliza cuando fracasan los medicamentos antiarrítmicos de primera línea (8).
Tipos Ablación Cardiaca
En la ablación con catéter se utiliza la energía del calor (radiofrecuencia) y más recientemente el frío (crioablación) para generar pequeñas cicatrices en diferentes partes del corazón y así poder bloquear las señales eléctricas anómalas (9). Actualmente, el aislamiento de las venas pulmonares (AVP) es la opción más adecuada debido al alto porcentaje de casos de FA que se inician en dicha zona (10).
En segundo lugar, el procedimiento quirúrgico de ablación también llamado del laberinto o Cox-Maze en el cual se creaba una conexión eléctrica de “laberintos” en los que el impulso que se originaba en el nodo sinoauricular llegaba hasta el nodo auriculoventricular previniendo los episodios de FA (11).
MATERIAL Y MÉTODOS
Se ha realizado una revisión bibliográfica utilizando documentación científica, cuya base es la Cardiología; centrándome, sobre todo, en aquellos dedicados a la Fibrilación Auricular y las diferentes técnicas de ablación cardiaca.
Se han llevado a cabo búsquedas en Google Scholar, y en las bases de datos Pubmed, Scielo, y Elsevier publicadas tanto en España como a nivel internacional sobre Ablación cardiaca y su uso como tratamiento de la Fibrilación auricular.
Los criterios de exclusión se han basado principalmente en:
- Mostrar información sobre la Fibrilación auricular pero no sobre la ablación.
- No mostrar información relevante y centrada en el tema de la revisión.
RESULTADOS Y DISCUSIÓN
Desde hace 30 años, varias asociaciones internacionales han desarrollado guías con la última información científica para desarrollar una mejora en el tratamiento y abordaje de los pacientes con patología cardiovascular (7).
En el año 2007 se estableció que, aunque el procedimiento de ablación por catéter cada vez iba logrando una mayor prevalencia en el tratamiento de la FA, la técnica de ablación quirúrgica o de Cox-Maze seguía siendo el tratamiento de elección (12).
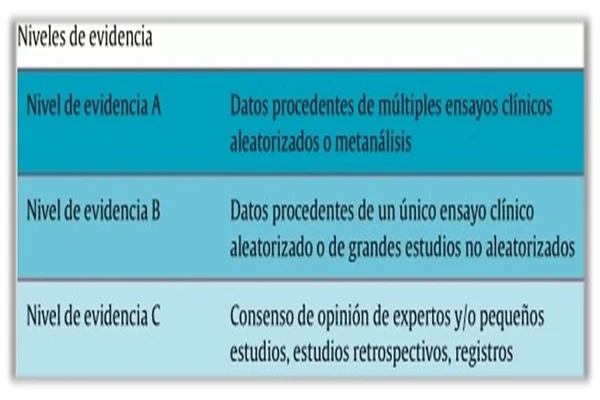
La participación de varias sociedades profesionales tiene la finalidad de orientar las estrategias generales de manejo de la FA (13).
Con tal finalidad, el procedimiento estándar para llevar a cabo la generación de recomendaciones es el siguiente:
![Ablación como tratamiento de la fibrilación auricular]()
Figura 2. Revista Española de Cardiología Enero de 2017 70(1):50. e1-50. e84
![Ablación como tratamiento de la fibrilación auricular]()
Figura 3. Revista Española de Cardiología Enero de 2017 70(1):50. e1-50. e84
El procedimiento de la ablación cardiaca mediante AVP se ha convertido en un tratamiento habitual para la FA persistente (14) puesto que, la ablación es mucho más eficaz en conservar el ritmo sinusal que el tratamiento con fármacos antiarrítmicos (15).
Hay muchas evidencias publicadas en los que pacientes con FA que se han realizado una ablación muestran una mejor calidad de vida, y mejora de los síntomas asociados: menor presencia de fatiga, mejor tolerancia al esfuerzo y menor presencia de palpitaciones (7).
-
Pacientes en los que se recomienda Ablación por catéter
FA Paroxística
Presentan un porcentaje de complicaciones muy parecido al tratamiento farmacológico con antiarrítmicos (16). Aunque otros estudios muestran una tasa menor de recurrencias de FA. Por lo que, llegaron a la conclusión de establecer la ablación como tratamiento de primera elección (17).
FA Paroxística y Síndrome de bradicardia-taquicardia
En estos pacientes no está indicado el tratamiento con antiarrítmicos sin la implantación previa de un marcapasos permanente.
FA Paroxística y Deportistas profesionales
Son un grupo que se niega a tener un tratamiento que pudiera alterarles las funciones cardiacas, aunque ello les suponga presentar a menudo bradicardias en reposo (18).
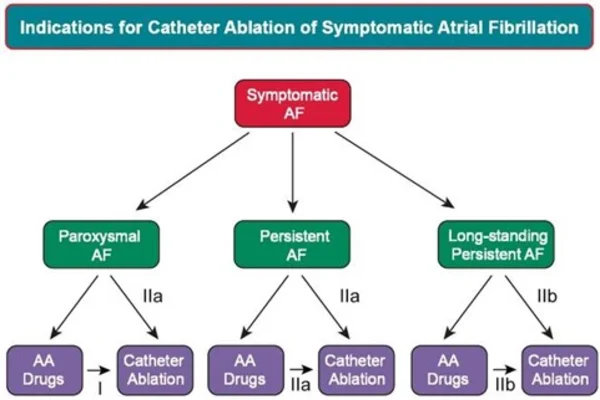
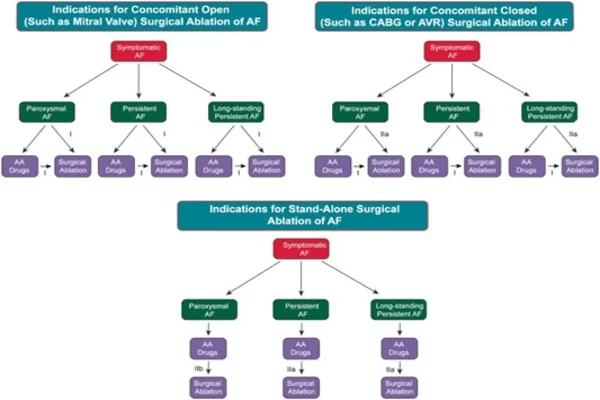
A continuación, en la Figura 4, se muestra un resumen de las indicaciones de tratamiento en pacientes con FA sintomática basado en la diferencia de utilización de la ablación por catéter como tratamiento de primera opción, o como segunda opción, tras el tratamiento con fármacos antiarrítmicos (7).
![Ablación como tratamiento de la fibrilación auricular]()
Figura 4. HRS/EHRA/ECAS/APHRS/SOLAECE expert consensus statement on catheter and surgical ablation of atrial fibrillation. Europace [Internet]. Enero de 2018. 20(1): e1-160.
FA persistente de larga duración asintomáticos
No está recomendado la ablación cardiaca, ya que, el riesgo cardiovascular es mayor frente a los que presentan FA paroxística (19). Algo que confirma Lingmin Wu et al (2016) destacando que cuando el médico decide no restablecer el ritmo sinusal, eso supondrá que cuando se intente posteriormente, puede que sea muy difícil e incluso imposible poder hacerlo (20). Por lo que, el mantenimiento del paciente en ritmo sinusal será la mejor opción para reducir los riesgos mencionados (7).
FA e Insuficiencia Cardiaca
El uso de la ablación supone un aumento significativo de la función del ventrículo, una mejor capacidad funcional, y, por tanto, una mejor calidad de vida (21).
Hay una serie de factores de riesgo [FR] (modificables y no modificables) que pueden alterar los resultados de una ablación cardiaca en pacientes que presentan FA (22).
FR modificables
Supone un incremento del 10% del riesgo de presentar FA por cada punto de IMC que aumente el paciente, por lo que, uno de cada cinco casos de FA podría estar relacionado con la obesidad (23). También supone una mayor tasa de recurrencias de FA en pacientes que se han realizado una ablación por catéter. Por ello, el tratamiento de este FR supondrá cinco veces más de posibilidades de mantener el ritmo sinusal (24).
Hay mayor prevalencia en los pacientes con FA. El uso de la CPAP (presión positiva continua de las vías respiratorias) supone una menor tasa de recurrencia de la FA frente a aquellos que no la han utilizado (25).
- Hipertensión arterial (HTA)
Es un factor usado para valorar el riesgo de presentar FA, y su tasa de recurrencia (26), y para conocer la relación entre el riesgo de ACV y la HTA (27).
Favorece la fibrosis difusa, y una capacidad de conducción menor (28). Aunque, se necesitan más estudios para establecer la relación directa entre la glucosa y la FA (29).
Aumenta las probabilidades de presentar tromboembolismos, mayores recurrencias de FA, y un porcentaje menor de éxito en los procedimientos de ablación cardiaca (30).
Según el estudio de Qureshi et al. Las (2015) personas que presentaban menor aptitud física tenían cinco veces más de probabilidad de sufrir FA (31), pero los deportistas profesionales, presentaban niveles semejantes de inflamación sistémica al de las personas sedentarias (32).
En los deportistas de mediana edad es dónde la FA paroxística tiene más prevalencia (33). Existen muchos estudios que avalan los cambios morfológicos-estructurales (corazón de atleta), en los deportistas. Como son, el aumento de los cuatro compartimentos del corazón, hipertrofia muscular del ventrículo izquierdo y algo más leve del derecho, más presencia de FA, y también una onda PR más corta (34).
Eso sí, también se ha mostrado que dichos cambios revirtieron cuando los atletas estuvieron dos meses sin realizar actividad física (35). Por otro lado, los deportistas que se han realizado una ablación requieren por promedio 2 o más intervenciones para lograr un resultado duradero sin FA (36).
FR no modificables
Actualmente se requieren más estudios para demostrar esa interrelación (37), puesto que, en estudios con pacientes europeos, una variante genética estaba relacionada con menor recurrencias de FA (38), mientras que, en estudios con pacientes coreanos no mostró diferencias tras la realización de una ablación cardiaca (39).
Cada década de más, la eficacia del procedimiento será menor, supone mayor porcentaje de recurrencias, alteraciones cardiacas, y muerte (40). Además, dichos pacientes necesitarán un tratamiento postablación con antiarrítmicos y amiodarona (41).
No obstante, estos factores no son los únicos, sino que hay que evaluar los que se presentan, en la realización de la ablación quirúrgica.
- Técnica de Maze (Figura 5)
Tuvieron menor porcentaje de ictus cinco años después de la intervención (42), aunque presentaron mayor porcentaje de implantación de marcapasos y de una estancia más prolongada en el hospital frente a aquellas que se realizan mediante catéter (43). Por ello, la técnica de Maze se utilizará cuando el procedimiento por catéter falle. Además, los pacientes cuyo riesgo de ictus sea alto, tendrán que continuar tomando ACO después de dicha técnica (44).
![Ablación como tratamiento de la fibrilación auricular]()
Figura 5. HRS/EHRA/ECAS/APHRS/SOLAECE expert consensus statement on catheter and surgical ablation of atrial fibrillation. Europace [Internet]. Enero de 2018. 20(1): e1-160.
Para mejorar todos estos FR el estudio de Maesen et al. (2021) recomienda el uso de un sistema híbrido de ablación, mediante el que pueden conseguir mayor tiempo sin sintomatología auricular, con o sin la toma de fármacos antiarrítmicos, después de un año (45).
- ANTICOAGULANTES ORALES (ACO)
Otra cuestión importante para considerar es el riesgo de sufrir un accidente cerebrovascular (ACV).
- Antes de la Ablación
- Anticoagulantes antagonistas de la Vitamina K (AVK)
- Nuevos anticoagulantes orales (NOAC)
Administrar 3 semanas antes de la ablación. Presenta una fase transicional (“puente”), que requiere la administración de heparina tanto antes como después de la intervención. Cómo esta fase “puente”, produjo mayores hemorragias tras la ablación, se concluyó el uso ininterrumpido de la warfarina (46).
- Nuevos anticoagulantes orales (NOAC)
- Inhibidores directos de la trombina: Dabigatrán (Pradaxa)
- Inhibidores del factor Xa: Apixabán (Eliquis), Rivaroxabán (Xarelto), Edoxabán (Lixiana)
Presentan una acción más rápida, vida media más corta, y en comparación con la warfarina tienen una biodisponibilidad mayor (47). Además, frente a los AVK, presentan porcentajes menores de ictus, y de sangrado mayor (48). Por ello, concluyeron que los NOAC presentan como mínimo la misma eficacia y seguridad que los AVK (49).
De hecho, en el estudio “RE-CIRCUIT” (uso de dabigatrán, frente a la warfarina en una ablación cardiaca), se mostró que, tras ocho semanas la incidencia de sangrados mayores fue mucho menor en los pacientes en los que se usó dabigatrán (menos del 2%) frente en los que se usó warfarina (7%). También destacó que en el grupo de pacientes con warfarina la tasa de taponamiento cardiaco, y ACV fue mayor que en los de dabigatrán (50).
En otro estudio se comparó rivaroxabán frente a la warfarina, y se mostró que en el grupo tratado con warfarina hubo mayor porcentaje de hemorragias mayores, ACV y muerte vascular frente al del rivaroxabán (51).
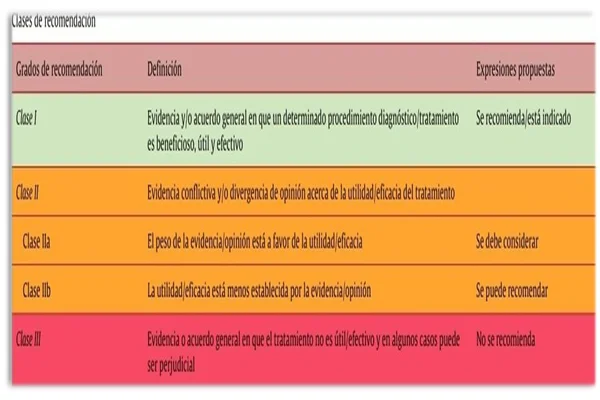
En base a estos estudios, se concluyó que al someterse a una ablación para el tratamiento de la FA y minimizar el riesgo de tromboembolismos en pacientes que reciben ACO, el tratamiento con dabigatrán o rivaroxabán es el tratamiento de elección (recomendación Clase I) (52).
Para mantener una anticoagulación adecuada durante la ablación se debe administrar heparina para alcanzar el llamado “tiempo de coagulación activado (ACT)” durante 5 minutos o más si fuera necesario (recomendación Clase I) (53).
Si la hemorragia persiste, o incluso hay taponamiento cardiaco, habrá que revertir el efecto de la heparina con protamina. Si la hemorragia para, no está indicado retirar el ACO, ya que, continúa protegiendo de los tromboembolismos que pudiera tener el paciente después de la intervención (54). Sin embargo, si continúa sangrando, se administrará plasma fresco congelado en el caso de que el paciente use warfarina (55), o idarucizumab si está tomando dabigatrán (56).
- Después de la Ablación por catéter
A continuación, se muestran en la Figura 6 las recomendaciones principales:
![Ablación como tratamiento de la fibrilación auricular]()
Figura 6. Revista Española de Cardiología. 2021;74(5): 437.e1–437.e1
- Después de la Ablación quirúrgica
En relación con los pacientes que presentan un riesgo de ACV medio o bajo, las preferencias que tengan éstos juega un rol importante, puesto que, algunos prefieren no seguir con la anticoagulación y asumir los riesgos mayores de ACV que eso supone (59).
Por otro lado, hay mucha menor información sobre el manejo de la ACO en ablación quirúrgica de la FA. Aunque teniendo en cuenta las recomendaciones del procedimiento mediante catéter, si no existen riesgos de hemorragia, se puede también anticoagular al paciente durante unos meses (7).
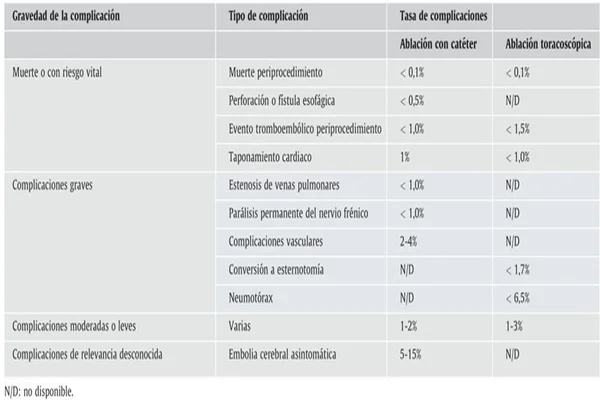
- COMPLICACIONES (Figura 7)
Según el estudio CABANA, afectan alrededor del 5% de los pacientes (60), suelen presentarse en las primeras 24 horas, aunque pueden llegar a ocurrir 2 meses después (14). Pueden ser potencialmente mortales, pero la muerte durante la intervención es muy poco frecuente, no llegando al 0.2% de los casos, normalmente relacionados con el taponamiento cardiaco (61).
![Ablación como tratamiento de la fibrilación auricular]()
Figura 7. Revista Española de Cardiología. 2021;74(5): 437.e1–437.e1
Actualmente se siguen desarrollando nuevos métodos, tecnologías y nuevas perspectivas.
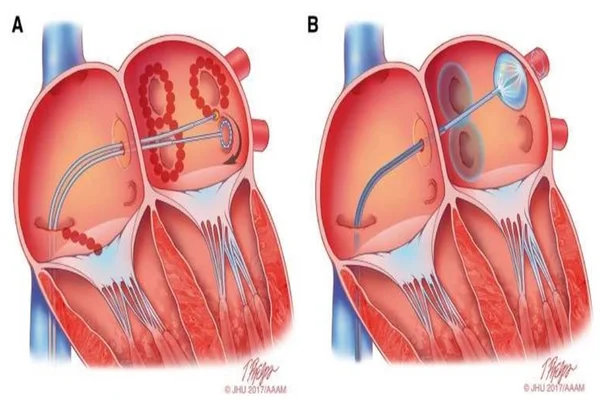
- Ablación por Radiofrecuencia (ARF) “punto a punto” (Figura 8)
Es la técnica más predominante, y especialmente el procedimiento de AVP (62).
- Crioablación (CB) (Figura 8)
Utiliza un único foco, y ha sido diseñada para conseguir un procedimiento de AVP más simple y eficiente (63). No hay diferencias significativas entre la RF y la CB, aunque el tiempo invertido en fluoroscopia en la CB fueron mayores. Y en el estudio “FIRE AND ICE” concluyeron que la CB tuvo menores tasas de reintervenciones, complicaciones, y reingresos hospitalarios, además de similar mejora en la calidad de vida que en la ARF (64).
![Ablación como tratamiento de la fibrilación auricular]()
Figura 8. Ablación por RF “punto a punto (A). Crioablación (B). HRS/EHRA/ECAS/APHRS/SOLAECE expert consensus statement on catheter and surgical ablation of atrial fibrillation. Europace [Internet]. Enero de 2018. 20(1): e1-160.
El procedimiento de la ablación está en continua evolución, por ello, existen métodos en desarrollo dependiendo del lugar del mundo en dónde se realice.
- Balón láser relleno de “óxido de deuterio”
Se utiliza para la realización del AVP (65).
- Ultrasonidos de intensidad baja
Se crea un mapa en 3D de las aurículas, permitiendo seleccionar las zonas lesionadas, para aplicar los ultrasonidos, pero sin tocar la pared auricular y lograr así que el AVP tenga un efecto transmural y el daño en las estructuras extracardíacas sean los mínimos (66).
- Mapeo electroanatómico (EAM)
Se está utilizando cada vez más para tratar diferentes patologías cardiacas, pero también es usado para la ablación, ya que, al combinar información anatómica y eléctrica, da lugar a una construcción anatómica en 3D de la cámara del corazón a estudiar (67). Esta herramienta puede usarse en conjunción con TAC, RMN y Ecocardiograma (68).
- Navegación con catéter remota
Está siendo utilizada en la unidad de electrofisiología cardiaca del Hospital Universitario de La Paz de Madrid, pudiendo acortar el tiempo al que está expuesto tanto el paciente como los profesionales sanitarios a la radiación, aminorando los problemas que ello supone. También es útil para mejorar el análisis de las imágenes 3D obtenidas, ya que, tanto la navegación como el análisis se realizaría en un único lugar (69).
CONCLUSIONES
Tras los resultados evaluados, se puede establecer que la ablación cardiaca va en camino firme de convertirse en el tratamiento de elección en los pacientes que presentan FA. Es cierto, que todavía no hay establecido una recomendación única sobre el tipo de ablación a efectuar tanto en todos los subtipos de FA, como en todos los FR que puede presentar cada paciente, pero como es un campo que está en continuo desarrollo debido a que según va transcurriendo los años hay más pacientes que desarrollan FA, y, por tanto, va aumentando el número de personas que serán intervenidas mediante una ablación cardiaca, ya sea, usando los procedimientos con catéter o mediante cirugía abierta.
Ésta última opción va estando más en desuso, debido a la existencia de nuevas herramientas y técnicas que permitirán intervenir a los pacientes mediante catéter con materiales y energías muy avanzados de forma remota, y con tecnología de mapeo anatómico 3D, lo que supondrá una alternativa real y segura a los tratamientos con ACO a largo plazo, menor tasa de complicaciones, menor tiempo de exposición a la radiación, una recuperación más rápida, y una mejora de la calidad de vida de los pacientes.
BIBLIOGRAFÍA
- Calle, A., Borrego, J. m., Hosseinpour, A. (2010). ¿Cuándo está indicada la ablación quirúrgica de la fibrilación auricular en los pacientes intervenidos por cirugía cardiaca? Cardiocore. 45(3):111-114. [Internet]. [citado 18 de septiembre de 2021]. Disponible en: https://www.redalyc.org/pdf/2770/277021997008.pdf
- Krahn AD, Manfreda J, Tate RB, Mathewson FAL, Cuddy TE. The natural history of atrial fibrillation: Incidence, risk factors, and prognosis in the manitoba follow-up study. Am J Med [Internet]. 1 de mayo de 1995 [citado 18 de septiembre de 2021];98(5):476-84. Disponible en: https://www.amjmed.com/article/S0002-9343(99)80348-9/abstract
- Chutani SK, Imran N, Kanjwal Y. Atrial Fibrillation: Current Concepts. Int J Health Sci [Internet]. enero de 2008 [citado 18 de septiembre de 2021];2(1):85-90. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3068723/
- Jahangir A, Lee V, Friedman PA, Trusty JM, Hodge DO, Kopecky SL, et al. Long-Term Progression and Outcomes with Aging in Patients with Lone Atrial Fibrillation. Circulation [Internet]. 19 de junio de 2007 [citado 18 de septiembre de 2021];115(24):3050-6. Disponible en: https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.106.644484
- Agewall S, Camm J, Barón Esquivias G, Budts W, Carerj S, Casselman F, et al. Guía ESC 2016 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración con la EACTS. Rev Esp Cardiol [Internet]. enero de 2017 [citado 18 de septiembre de 2021];70(1):50. e1-50. e84. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S0300893216306625
- Maroto-Castellanos LC, Pérez-Villacastín J. Fibrilación auricular. Generalidades. indicación de la ablación. Cir Cardiovasc [Internet]. 1 de abril de 2010 [citado 19 de septiembre de 2021];17(2):173-9. Disponible en: https://www.elsevier.es/es-revista-cirugia-cardiovascular-358-articulo-fibrilacion-auricular-generalidades-indicacion-ablacion-S1134009610701121
- Calkins H, Hindricks G, Cappato R, Kim Y-H, Saad EB, Aguinaga L, et al. 2017 HRS/EHRA/ECAS/APHRS/SOLAECE expert consensus statement on catheter and surgical ablation of atrial fibrillation. Europace [Internet]. enero de 2018 [citado 19 de septiembre de 2021];20(1): e1-160. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5834122/
- Jones DG, Haldar SK, Hussain W, Sharma R, Francis DP, Rahman-Haley SL, et al. A Randomized Trial to Assess Catheter Ablation Versus Rate Control in the Management of Persistent Atrial Fibrillation in Heart Failure. J Am Coll Cardiol [Internet]. 7 de mayo de 2013 [citado 19 de septiembre de 2021];61(18):1894-903. Disponible en: https://www.sciencedirect.com/science/article/pii/S073510971300942X
- Pappone C, Santinelli V. Tratamiento ablativo de la fibrilación auricular. Rev Esp Cardiol [Internet]. 1 de junio de 2012 [citado 19 de septiembre de 2021];65(6):560-9. Disponible en: http://www.revespcardiol.org/es-tratamiento-ablativo-fibrilacion-auricular-articulo-S0300893212001078
- Haïssaguerre M, Jaïs P, Shah DC, Takahashi A, Hocini M, Quiniou G, et al. Spontaneous Initiation of Atrial Fibrillation by Ectopic Beats Originating in the Pulmonary Veins. N Engl J Med [Internet]. 3 de septiembre de 1998 [citado 19 de septiembre de 2021];339(10):659-66. Disponible en: https://doi.org/10.1056/NEJM199809033391003
- Camm AJ, Cox JL, Boineau JP, Schuessler RB, Ferguson TB, Cain ME, et al. Operations for Atrial Fibrillation. Clin Cardiol [Internet]. 1991 [citado 19 de septiembre de 2021];14(10):827-35. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1002/clc.4960141010
- Calkins H, Brugada J, Packer DL, Cappato R, Chen S-A, Crijns HJG, et al. HRS/EHRA/ECAS Expert Consensus Statement on Catheter and Surgical Ablation of Atrial Fibrillation: Recommendations for Personnel, Policy, Procedures and Follow-Up: A report of the Heart Rhythm Society (HRS) Task Force on Catheter and Surgical Ablation of Atrial Fibrillation Developed in partnership with the European Heart Rhythm Association (EHRA) and the European Cardiac Arrhythmia Society (ECAS); in collaboration with the American College of Cardiology (ACC), American Heart Association (AHA), and the Society of Thoracic Surgeons (STS). Endorsed and Approved by the governing bodies of the American College of Cardiology, the American Heart Association, the European Cardiac Arrhythmia Society, the European Heart Rhythm Association, the Society of Thoracic Surgeons, and the Heart Rhythm Society. EP Eur [Internet]. 1 de junio de 2007 [citado 26 de septiembre de 2021];9(6):335-79. Disponible en: https://doi.org/10.1093/europace/eum120
- January CT, Wann LS, Alpert JS, Calkins H, Cigarroa JE, Cleveland JC, et al. 2014 AHA/ACC/HRS Guideline for the Management of Patients with Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol [Internet]. 2 de diciembre de 2014 [citado 26 de septiembre de 2021];64(21): e1-76. Disponible en: https://www.sciencedirect.com/science/article/pii/S0735109714017409
- Arbelo E, Brugada J, Hindricks G, Maggioni AP, Tavazzi L, Vardas P, et al. The Atrial Fibrillation Ablation Pilot Study: an European Survey on Methodology and results of catheter ablation for atrial fibrillation conducted by the European Heart Rhythm Association. Eur Heart J [Internet]. 7 de junio de 2014 [citado 5 de octubre de 2021];35(22):1466-78. Disponible en: https://doi.org/10.1093/eurheartj/ehu001
- Mont L, Bisbal F, Hernández-Madrid A, Pérez-Castellano N, Viñolas X, Arenal A, et al. Catheter ablation vs. antiarrhythmic drug treatment of persistent atrial fibrillation: a multicentre, randomized, controlled trial (SARA study). Eur Heart J [Internet]. 21 de febrero de 2014 [citado 5 de octubre de 2021];35(8):501-7. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3930872/
- Wazni OM, Marrouche NF, Martin DO, Verma A, Bhargava M, Saliba W, et al. Radiofrequency Ablation vs Antiarrhythmic Drugs as First-line Treatment of Symptomatic Atrial FibrillationA Randomized Trial. JAMA [Internet]. 1 de junio de 2005 [citado 8 de octubre de 2021];293(21):2634-40. Disponible en: https://doi.org/10.1001/jama.293.21.2634
- Hakalahti A, Biancari F, Nielsen JC, Raatikainen MJP. Radiofrequency ablation vs. antiarrhythmic drug therapy as first line treatment of symptomatic atrial fibrillation: systematic review and meta-analysis. EP Eur [Internet]. 1 de marzo de 2015 [citado 8 de octubre de 2021];17(3):370-8. Disponible en: https://doi.org/10.1093/europace/euu376
- Chen Y-W, Bai R, Lin T, Salim M, Sang C-H, Long D-Y, et al. Pacing or Ablation: ¿Which Is Better for Paroxysmal Atrial Fibrillation-Related Tachycardia-Bradycardia Syndrome? Pacing Clin Electrophysiol [Internet]. 2014 [citado 8 de octubre de 2021];37(4):403-11. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/pace.12340
- Boriani G, Laroche C, Diemberger I, Fantecchi E, Popescu MI, Rasmussen LH, et al. Asymptomatic Atrial Fibrillation: Clinical Correlates, Management, and Outcomes in the EORP-AF Pilot General Registry. Am J Med [Internet]. 1 de mayo de 2015 [citado 9 de octubre de 2021];128(5):509-518.e2. Disponible en: https://www.sciencedirect.com/science/article/pii/S0002934314012078
- Wu L, Lu Y, Zheng L, Qiao Y, Chen G, Ding L, et al. Comparison of Radiofrequency Catheter Ablation Between Asymptomatic and Symptomatic Persistent Atrial Fibrillation: A Propensity Score Matched Analysis. J Cardiovasc Electrophysiol [Internet]. 2016 [citado 9 de octubre de 2021];27(5):531-5. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/jce.12930
- Machino -Ohtsuka Tomoko, Seo Y, Ishizu T, Sugano A, Atsumi A, Yamamoto M, et al. Efficacy, Safety, and Outcomes of Catheter Ablation of Atrial Fibrillation in Patients With Heart Failure With Preserved Ejection Fraction. J Am Coll Cardiol [Internet]. 12 de noviembre de 2013 [citado 9 de octubre de 2021];62(20):1857-65. Disponible en: https://www.jacc.org/doi/full/10.1016/j.jacc.2013.07.020
- Miller JD, Aronis KN, Chrispin J, Patil KD, Marine JE, Martin SS, et al. Obesity, Exercise, Obstructive Sleep Apnea, and Modifiable Atherosclerotic Cardiovascular Disease Risk Factors in Atrial Fibrillation. J Am Coll Cardiol [Internet]. 29 de diciembre de 2015 [citado 10 de octubre de 2021];66(25):2899-906. Disponible en: https://www.jacc.org/doi/full/10.1016/j.jacc.2015.10.047
- Munger TM, Dong Y-X, Masaki M, Oh JK, Mankad SV, Borlaug BA, et al. Electrophysiological and Hemodynamic Characteristics Associated with Obesity in Patients with Atrial Fibrillation. J Am Coll Cardiol [Internet]. 28 de agosto de 2012 [citado 10 de octubre de 2021];60(9):851-60. Disponible en: https://www.jacc.org/doi/full/10.1016/j.jacc.2012.03.042
- Jongnarangsin K, Chugh A, Good E, Mukerji S, Dey S, Crawford T, et al. Body Mass Index, Obstructive Sleep Apnea, and Outcomes of Catheter Ablation of Atrial Fibrillation. J Cardiovasc Electrophysiol [Internet]. 2008 [citado 10 de octubre de 2021];19(7):668-72. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1540-8167.2008.01118.x
- Li L, Wang Z, Li J, Ge X, Guo L, Wang Y, et al. Efficacy of catheter ablation of atrial fibrillation in patients with obstructive sleep apnoea with and without continuous positive airway pressure treatment: a meta-analysis of observational studies. EP Eur [Internet]. 1 de septiembre de 2014 [citado 10 de octubre de 2021];16(9):1309-14. Disponible en: https://doi.org/10.1093/europace/euu066
- Thomas MC, Dublin S, Kaplan RC, Glazer NL, Lumley T, Longstreth WT, et al. Blood Pressure Control and Risk of Incident Atrial Fibrillation. Am J Hypertens [Internet]. 1 de octubre de 2008 [citado 10 de octubre de 2021];21(10):1111-6. Disponible en: https://doi.org/10.1038/ajh.2008.248
- Tayebjee MH, Creta A, Moder S, Hunter RJ, Earley MJ, Dhinoja MB, et al. Impact of angiotensin-converting enzyme-inhibitors and angiotensin receptor blockers on long-term outcome of catheter ablation for atrial fibrillation. EP Eur [Internet]. 1 de noviembre de 2010 [citado 10 de octubre de 2021];12(11):1537-42. Disponible en: https://doi.org/10.1093/europace/euq284
- Huxley RR, Filion KB, Konety S, Alonso A. Meta-analysis of Cohort and Case-Control Studies of Type-2 Diabetes Mellitus and Risk of Atrial Fibrillation. Am J Cardiol [Internet]. 1 de julio de 2011 [citado 10 de octubre de 2021];108(1):56-62. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3181495/
- Lin KJ, Cho SI, Tiwari N, Bergman M, Kizer JR, Palma EC, et al. Impact of metabolic syndrome on the risk of atrial fibrillation recurrence after catheter ablation: systematic review and meta-analysis. J Interv Card Electrophysiol Int J Arrhythm Pacing [Internet]. abril de 2014 [citado 10 de octubre de 2021];39(3):211-23. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4720523/
- Patel N, Chung E, Mounsey J, Schwartz J, Pursell I, Gehi A. Does alcohol use increase the risk of atrial fibrillation recurrence after radiofrequency ablation? J Am Coll Cardiol [Internet]. 12 de marzo de 2013 [citado 10 de octubre de 2021];61(10_Supplement): E323-E323. Disponible en: https://www.jacc.org/doi/full/10.1016/S0735-1097%2813%2960323-X
- Qureshi WT, Alirhayim Z, Blaha MJ, Juraschek SP, Keteyian SJ, Brawner CA, et al. Cardiorespiratory Fitness and Risk of Incident Atrial Fibrillation. Circulation [Internet]. 26 de mayo de 2015 [citado 10 de octubre de 2021];131(21):1827-34. Disponible en: https://www.ahajournals.org/doi/full/10.1161/CIRCULATIONAHA.114.014833
- Aizer A, Gaziano JM, Cook NR, Manson JE, Buring JE, Albert CM. Relation of Vigorous Exercise to Risk of Atrial Fibrillation. Am J Cardiol [Internet]. 1 de junio de 2009 [citado 10 de octubre de 2021];103(11):1572-7. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2687527/
- Heidbüchel H, Anné W, Willems R, Adriaenssens B, Van de Werf F, Ector H. Endurance sports is a risk factor for atrial fibrillation after ablation for atrial flutter. Int J Cardiol [Internet]. 8 de febrero de 2006 [citado 10 de octubre de 2021];107(1):67-72. Disponible en: https://www.sciencedirect.com/science/article/pii/S0167527305005139
- Eijsvogels TMH, Fernandez AB, Thompson PD. Are There Deleterious Cardiac Effects of Acute and Chronic Endurance Exercise? Physiol Rev [Internet]. enero de 2016 [citado 10 de octubre de 2021];96(1):99-125. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4698394/
- Lindsay MM, Dunn FG. Biochemical evidence of myocardial fibrosis in veteran endurance athletes. Br J Sports Med [Internet]. julio de 2007 [citado 10 de octubre de 2021];41(7):447-52. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2465358/
- Gay-Jordi G, Guash E, Benito B, Brugada J, Nattel S, Mont L, et al. Losartan Prevents Heart Fibrosis Induced by Long-Term Intensive Exercise in an Animal Model. PLoS ONE [Internet]. 1 de febrero de 2013 [citado 10 de octubre de 2021];8(2): e55427. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3562234/
- Hucker WJ, Saini H, Lubitz SA, Ellinor PT. AF Genetics: Is There a Practical Clinical Value Now or In the Future? Can J Cardiol [Internet]. noviembre de 2016 [citado 10 de octubre de 2021];32(11):1300-5. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4982829/
- Shoemaker MB, Bollmann A, Lubitz SA, Ueberham L, Saini H, Montgomery J, et al. Common Genetic Variants and Response to Atrial Fibrillation Ablation. Circ Arrhythm Electrophysiol [Internet]. abril de 2015 [citado 10 de octubre de 2021];8(2):296-302. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4731871/
- Choi E-K, Park JH, Lee J-Y, Nam CM, Hwang MK, Uhm J-S, et al. Korean Atrial Fibrillation (AF) Network: Genetic Variants for AF Do Not Predict Ablation Success. J Am Heart Assoc Cardiovasc Cerebrovasc Dis [Internet]. 13 de agosto de 2015 [citado 10 de octubre de 2021];4(8): e002046. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4599462/
- Nademanee K, Amnueypol M, Lee F, Drew CM, Suwannasri W, Schwab MC, et al. Benefits and risks of catheter ablation in elderly patients with atrial fibrillation. Heart Rhythm [Internet]. 1 de enero de 2015 [citado 10 de octubre de 2021];12(1):44-51. Disponible en: https://www.sciencedirect.com/science/article/pii/S1547527114010741
- Metzner I, Wissner E, Tilz RR, Rillig A, Mathew S, Schmidt B, et al. Ablation of atrial fibrillation in patients ≥75 years: long-term clinical outcome and safety. EP Eur [Internet]. 1 de abril de 2016 [citado 10 de octubre de 2021];18(4):543-9. Disponible en: https://doi.org/10.1093/europace/euv229
- Osmancik P, Budera P, Talavera D, Hlavicka J, Herman D, Holy J, et al. Five-year outcomes in cardiac surgery patients with atrial fibrillation undergoing concomitant surgical ablation versus no ablation. The long-term follow-up of the PRAGUE-12 Study. Heart Rhythm [Internet]. 1 de septiembre de 2019 [citado 11 de octubre de 2021];16(9):1334-40. Disponible en: https://www.sciencedirect.com/science/article/pii/S1547527119304321
- McClure GR, Belley-Cote EP, Jaffer IH, Dvirnik N, An KR, Fortin G, et al. Surgical ablation of atrial fibrillation: a systematic review and meta-analysis of randomized controlled trials. EP Eur [Internet]. 1 de septiembre de 2018 [citado 11 de octubre de 2021];20(9):1442-50. Disponible en: https://doi.org/10.1093/europace/eux336
- Hindricks G, Potpara T, Dagres N, Arbelo E, Bax JJ, Blomström-Lundqvist C, et al. Guía ESC 2020 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración de la European Association of Cardio-Thoracic Surgery (EACTS). Rev Esp Cardiol [Internet]. 1 de mayo de 2021 [citado 11 de octubre de 2021];74(5): 437.e1-437.e116. Disponible en: http://www.revespcardiol.org/es-guia-esc-2020-sobre-el-articulo-S0300893220306953
- Maesen B, Bidar E, Luermans JG, Maessen JG. Ablation of persistent atrial fibrillation: the added value of hybrid. Eur J Cardio-Thorac Surg Off J Eur Assoc Cardio-Thorac Surg [Internet]. 11 de abril de 2021 [citado 11 de octubre de 2021];60(2):231-2. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8327200/
- Santangeli P, Di Biase L, Horton R, Burkhardt JD, Sanchez J, Al-Ahmad A, et al. Ablation of Atrial Fibrillation Under Therapeutic Warfarin Reduces Periprocedural Complications. Circ Arrhythm Electrophysiol [Internet]. 1 de abril de 2012 [citado 13 de octubre de 2021];5(2):302-11. Disponible en: https://www.ahajournals.org/doi/full/10.1161/CIRCEP.111.964916
- Winkle RA, Mead RH, Engel G, Kong MH, Patrawala RA. Peri-procedural interrupted oral anticoagulation for atrial fibrillation ablation: comparison of aspirin, warfarin, dabigatran, and rivaroxaban. Europace [Internet]. octubre de 2014 [citado 13 de octubre de 2021];16(10):1443-9. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4178475/
- Cardoso R, Knijnik L, Bhonsale A, Miller J, Nasi G, Rivera M, et al. An updated meta-analysis of novel oral anticoagulants versus vitamin K antagonists for uninterrupted anticoagulation in atrial fibrillation catheter ablation. Heart Rhythm [Internet]. 1 de enero de 2018 [citado 13 de octubre de 2021];15(1):107-15. Disponible en: https://www.heartrhythmjournal.com/article/S1547-5271(17)31090-1/fulltext
- Eitel C, Koch J, Sommer P, John S, Kircher S, Bollmann A, et al. Novel oral anticoagulants in a real-world cohort of patients undergoing catheter ablation of atrial fibrillation. EP Eur [Internet]. 1 de noviembre de 2013 [citado 13 de octubre de 2021];15(11):1587-93. Disponible en: https://doi.org/10.1093/europace/eut128
- Calkins H, Willems S, Gerstenfeld EP, Verma A, Schilling R, Hohnloser SH, et al. Uninterrupted Dabigatran versus Warfarin for Ablation in Atrial Fibrillation [Internet]. http://dx.doi.org/10.1056/NEJMoa1701005. Massachusetts Medical Society; 2017 [citado 13 de octubre de 2021]. Disponible en: https://www.nejm.org/doi/10.1056/NEJMoa1701005
- Cappato R, Marchlinski FE, Hohnloser SH, Naccarelli GV, Xiang J, Wilber DJ, et al. Uninterrupted rivaroxaban vs. uninterrupted vitamin K antagonists for catheter ablation in non-valvular atrial fibrillation. Eur Heart J [Internet]. 21 de julio de 2015 [citado 13 de octubre de 2021];36(28):1805-11. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4508487/
- Providência R, Marijon E, Albenque J-P, Combes S, Combes N, Jourda F, et al. Rivaroxaban and dabigatran in patients undergoing catheter ablation of atrial fibrillation. EP Eur [Internet]. 1 de agosto de 2014 [citado 13 de octubre de 2021];16(8):1137-44. Disponible en: https://doi.org/10.1093/europace/euu007
- Asbach S, Biermann J, Bode C, Faber TS. Early Heparin Administration Reduces Risk for Left Atrial Thrombus Formation during Atrial Fibrillation Ablation Procedures. Cardiol Res Pract [Internet]. 2 de julio de 2011 [citado 13 de octubre de 2021]; 2011:615087. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3130977/
- Chilukuri K, Henrikson CA, Dalal D, Scherr D, MacPherson EC, Cheng A, et al. Incidence and outcomes of protamine reactions in patients undergoing catheter ablation of atrial fibrillation. J Interv Card Electrophysiol [Internet]. 5 de marzo de 2009 [citado 13 de octubre de 2021];25(3):175. Disponible en: https://doi.org/10.1007/s10840-009-9364-0
- Berrios Arando A, Mendoza López Videla JN, Salazar Gonzales GV, Menduiña Pardo ES. SOBREDOSIS DE WARFARINA: REPORTE DE CASO. Rev Médica Paz [Internet]. 2019 [citado 14 de octubre de 2021];25(2):65-9. Disponible en: http://www.scielo.org.bo/scielo.php?script=sci_abstract&pid=S1726-89582019000200010&lng=es&nrm=iso&tlng=es
- Pollack CV, Reilly PA, Eikelboom J, Glund S, Verhamme P, Bernstein RA, et al. Idarucizumab for Dabigatran Reversal. N Engl J Med [Internet]. 6 de agosto de 2015 [citado 14 de octubre de 2021];373(6):511-20. Disponible en: https://doi.org/10.1056/NEJMoa1502000
- Hakalahti A, Uusimaa P, Ylitalo K, Raatikainen MJP. Catheter ablation of atrial fibrillation in patients with therapeutic oral anticoagulation treatment. EP Eur [Internet]. 1 de mayo de 2011 [citado 14 de octubre de 2021];13(5):640-5. Disponible en: https://doi.org/10.1093/europace/eur038
- Winkle RA, Mead RH, Engel G, Kong MH, Patrawala RA. Discontinuing anticoagulation following successful atrial fibrillation ablation in patients with prior strokes. J Interv Card Electrophysiol [Internet]. 2013 [citado 14 de octubre de 2021];38(3):147-53. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3825152/
- Yagishita A, Takahashi Y, Takahashi A, Fujii A, Kusa S, Fujino T, et al. Incidence of Late Thromboembolic Events After Catheter Ablation of Atrial Fibrillation. Circ J. 2011;75(10):2343-9.
- Packer DL, Mark DB, Robb RA, Monahan KH, Bahnson TD, Poole JE, et al. Effect of Catheter Ablation vs Antiarrhythmic Drug Therapy on Mortality, Stroke, Bleeding, and Cardiac Arrest Among Patients with Atrial Fibrillation. JAMA [Internet]. 2 de abril de 2019 [citado 14 de octubre de 2021];321(13):1261-74. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6450284/
- Adamczyk M, Wasilewski J, Niedziela J, Rozentryt P, Gąsior M. Pericardial tamponade as a complication of invasive cardiac procedures: a review of the literature. Postępy W Kardiologii Interwencyjnej Adv Interv Cardiol [Internet]. 2019 [citado 14 de octubre de 2021];15(4):394-403. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6956453/
- Robbins IM, Colvin EV, Doyle TP, Kemp WE, Loyd JE, McMahon WS, et al. Pulmonary Vein Stenosis After Catheter Ablation of Atrial Fibrillation. Circulation [Internet]. 27 de octubre de 1998 [citado 14 de octubre de 2021];98(17):1769-75. Disponible en: https://www.ahajournals.org/doi/10.1161/01.cir.98.17.1769
- Van Belle Y, Janse P, Rivero-Ayerza MJ, Thornton AS, Jessurun ER, Theuns D, et al. Pulmonary vein isolation using an occluding cryoballoon for circumferential ablation: feasibility, complications, and short-term outcome. Eur Heart J [Internet]. 1 de septiembre de 2007 [citado 14 de octubre de 2021];28(18):2231-7. Disponible en: https://doi.org/10.1093/eurheartj/ehm227
- Kuck K-H, Albenque J-P, Chun KRJ, Fürnkranz A, Busch M, Elvan A, et al. Repeat Ablation for Atrial Fibrillation Recurrence Post Cryoballoon or Radiofrequency Ablation in the FIRE AND ICE Trial. Circ Arrhythm Electrophysiol [Internet]. 1 de junio de 2019 [citado 14 de octubre de 2021];12(6): e007247. Disponible en: https://www.ahajournals.org/doi/10.1161/CIRCEP.119.007247
- Dukkipati SR, Kuck K-H, Neuzil P, Woollett I, Kautzner J, McElderry HT, et al. Pulmonary Vein Isolation Using a Visually Guided Laser Balloon Catheter. Circ Arrhythm Electrophysiol [Internet]. 1 de junio de 2013 [citado 15 de octubre de 2021];6(3):467-72. Disponible en: https://www.ahajournals.org/doi/10.1161/CIRCEP.113.000431
- Koruth JS, Schneider C, Avitall B, Ribeiro L, Dukkipati S, Walcott GP, et al. Pre-Clinical Investigation of a Low-Intensity Collimated Ultrasound System for Pulmonary Vein Isolation in a Porcine Model. JACC Clin Electrophysiol [Internet]. 1 de agosto de 2015 [citado 15 de octubre de 2021];1(4):306-14. Disponible en: https://www.sciencedirect.com/science/article/pii/S2405500X15001851
- Kim Y, Chen S, Ernst S, Guzman CE, Han S, Kalarus Z, et al. 2019 APHRS expert consensus statement on three‐dimensional mapping systems for tachycardia developed in collaboration with HRS, EHRA, and LAHRS. J Arrhythmia [Internet]. 9 de marzo de 2020 [citado 15 de octubre de 2021];36(2):215-70. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7132207/
- Dong J, Calkins H, Solomon SB, Lai S, Dalal D, Lardo A, et al. Integrated Electroanatomic Mapping with Three-Dimensional Computed Tomographic Images for Real-Time Guided Ablations. Circulation [Internet]. 17 de enero de 2006 [citado 15 de octubre de 2021];113(2):186-94. Disponible en: https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.105.565200
- Filgueiras-Rama D, Estrada A, Shachar J, Castrejón S, Doiny D, Ortega M, et al. Remote Magnetic Navigation for Accurate, Real-time Catheter Positioning and Ablation in Cardiac Electrophysiology Procedures. J Vis Exp JoVE [Internet]. 21 de abril de 2013 [citado 15 de octubre de 2021];(74):3658. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3665328/
AUTOR: Jorge Hernández Lillo